経カテーテル大動脈弁留置術(TAVI)
経カテーテル大動脈弁留置術(TAVI)について
大動脈弁狭窄症とは?
大動脈弁狭窄症とは、炎症性反応、癒着、硬化、石灰化などにより大動脈弁が十分に開かなくなる病気です。この病気の患者さんは心臓から全身へ血液を送られるときに大動脈弁が十分に開かなくなるために全身が血行不良となり、失神や運動時の胸の痛み、息切れなどの症状がみられます。重度大動脈弁狭窄症は症状出現後比較的急速に進行することがわかっています。狭心症状出現後は5年、失神出現後は3年、心不全症状出現後は2年が平均生存期間と報告されています。

大動脈弁狭窄症の症状としては胸の痛み、息切れ、失神が特徴的です。
自覚症状が出現した場合は早めの治療が必要です。
大動脈弁狭窄症の治療方法
重症大動脈弁狭窄症に対する標準治療は外科的な大動脈弁置換術です。薬物治療は大動脈弁狭窄症を根治的に治療することは難しくバルーン大動脈形成術が施行されていましたが、新たな大動脈弁逆流の出現や再狭窄などが報告されており標準治療にはなっておりませんでした。根治的な治療をより体への負担を減らして行えるように開発された治療が経カテーテル生体弁留置術 (TAVI、TAVR)です。
この治療は心臓の大動脈弁がなんらかの理由でうまく開かなくなり、胸が苦しくなったり、息切れが出現するようになった"大動脈弁狭窄症"の患者さんの治療です。
治療のタイミング
息切れ、失神、胸痛などの症状が出現した場合は速やかな治療が必要とされます。一般的には胸痛症状が出現すると余命5年、失神が出現すると余命3年、心不全症状が出現すると余命2年とされています。
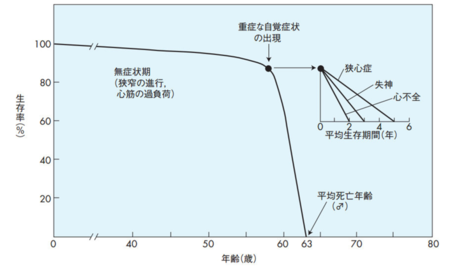
大動脈弁狭窄症の自然歴、弁膜疾患の非薬物治療に関するガイドライン「2012年改訂版」
また大動脈弁狭窄症の特徴として突然死が多いことが知られています。無治療の場合は約1/3突然死するとされています。
使用する弁
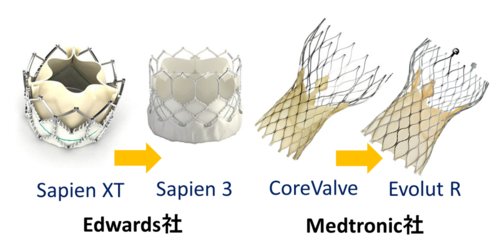
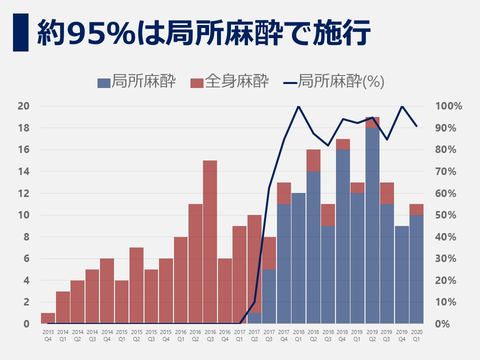
当院で使用しているTAVI弁はSapien弁(エドワーズ社製)、CoreValve弁(メドトロニック社製)の2種類があります。いずれの弁も世界的に広く使用されています。いずれも金属でできたフレームの中に生体弁(動物の組織から作った弁)を縫い付けたものです。この生体弁は、カテーテル(細い管)を用いて足の付け根の動脈から挿入され、十分に開かなくなった大動脈弁の上に留置されます。また足の動脈が極端に小さかったり、動脈硬化が強かったり、胸部腹部大動脈の屈曲が強い場合には足の付け根の動脈から挿入するのが困難と判断され、心臓のさきからカテーテルを挿入することもあります(Sapien弁の場合)。CoreValve弁の場合は鎖骨下動脈、大動脈から留置することもあります。どの弁を用いるのが良いか、留置方法はどれが良いかの選択は心臓外科、循環器内科を中心としたハートチームでの話し合いで決定されます。現在は95%以上の症例で大腿動脈アプローチが選択されます。
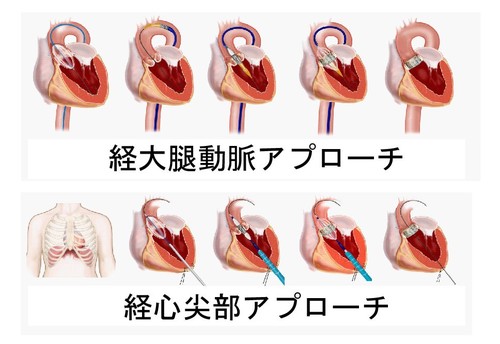
Sapien弁の留置方法:大腿動脈から留置する方法(上図)、心尖部から留置する方法の2つがあります。
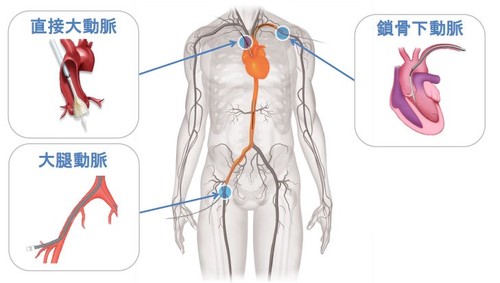
CoreValve弁の留置方法:大腿動脈から留置する方法、鎖骨下動脈から留置する方法、直接大動脈から留置する方法の3つがあります。
TAVIの対象となる患者さん
治療の対象となるのは重度大動脈弁狭窄症の患者さんです。2020年に日本循環器学会のガイドラインが改訂されTAVIの適応は外科手術ハイリスクの患者に限らなくなってきています。
ガイドラインではTAVIは新しい治療法であり、10年を超える生体弁の耐久性についてのデータが十分ではありませんので、若年者にまでTAVIの適応を拡げるべきではないとしています。ガイドラインの目安として、80歳以上の方にTAVIを75歳未満では従来の開胸手術を行うことが提案されています。年齢以外にも弁の状態やカテーテル治療に向いている血管であるか、他の合併症(併存症)などの情報に基づいて、ハートチーム(内科と外科の専門家によるチーム)で検討し、患者さんの意向も踏まえて決定しています。
ハートチーム
TAVI治療は専門のTAVIハートチームにより施行されます。ハートチームとは心臓血管外科、循環器内科、麻酔科、放射線技師、臨床工学士、看護師により形成されるチームです。患者さんにとって最適な治療を選択、施行するために多部門が連携、協力して診療を行います。

京都大学TAVIハートチーム (2019年6月、通算200例到達、術前カンファレンス後に撮影)

毎週月曜日夕方に行われるTAVIハートチームカンファレンス。
心臓外科、循環器内科からなるハートチームでどのような治療法が良いか検討し治療方針を決定します。
すべての大動脈弁狭窄症の患者さんの治療方針をTAVIハートチームで検討します。
ハイブリッド手術室
治療はハイブリッド手術室で施行されます。ハイブリッド手術室とは高性能なX線透視装置と手術寝台を組み合わせた手術室のことです。手術室と心臓カテーテル検査の双方の利点を取り入れておりTAVIを施行するためには必須の設備です。当院では2013年11月にハイブリッド手術室が完成しそこで治療が行われています。
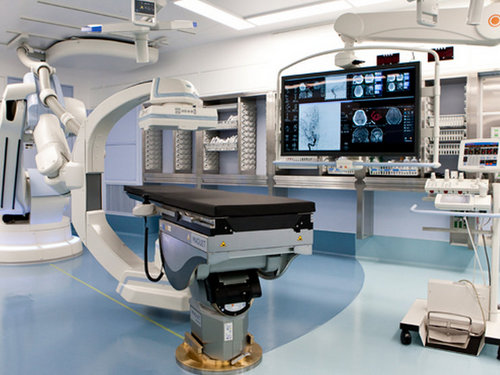
当院でのハイブリッド手術室設備
ハイブリッド手術で施行されているTAVI治療の模様
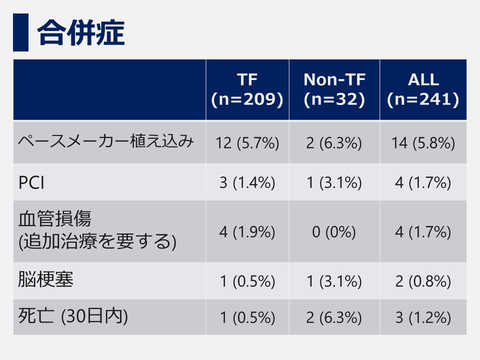
当院の治療成績
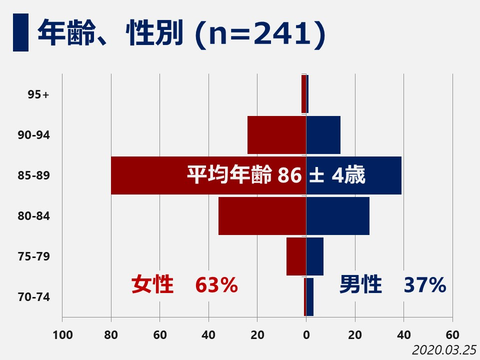
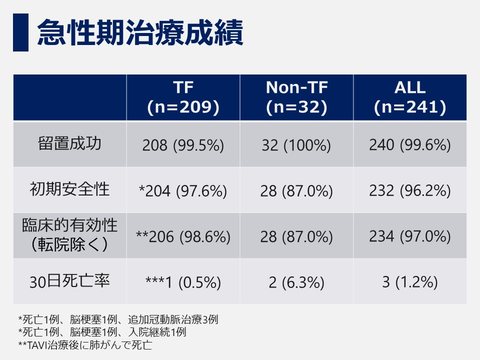
当院では2013年12月からTAVI治療を開始しており2020年3月までに241例のTAVI治療を行っております。平均年齢86±4歳と非常に高齢の患者さんが多いですが留置成功率99.5%、30日死亡率1.4%、緊急開胸手術 0%、と良好な成績となっております*
*留置成功率はVARC2基準に準じて算出しています。
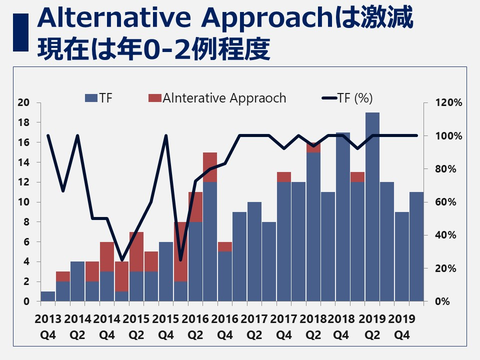
当院での症例数の推移 (2013.10月~2020.3月)
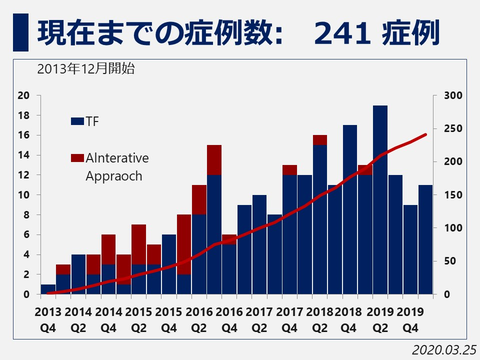


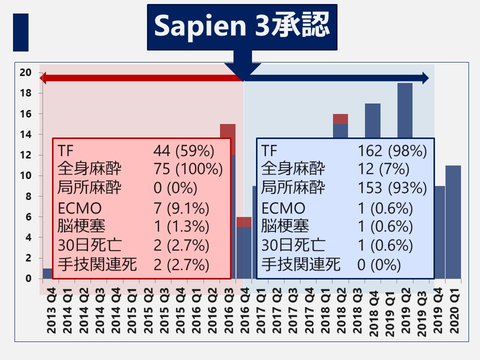
当院での治療成績(2013.10月~2020.3月)
検査から治療までの流れ
当院にTAVI目的にて受診された患者さんはまず約3-4日間の検査入院を行い造影CT、心臓カテーテル検査などを行います。検査終了後にTAVIハートチームで方針を検討、患者さん、ご家族とも相談のうえ治療方針を決定します。状態の安定している患者さんはいったん退院となり改めてTAVI治療の前に再入院していただきます。状態が不安定である患者さんは検査入院に引き続いてTAVI治療を行われることもあります。
TAVI治療後は心臓リハビリテーションを施行し約1週間程度で退院になることが多いです。

医療費について
TAVIは、保険が適応になります。保険適応となる場合は、高額療養費制度(一定額以上は保険組合から負担される制度)も適応になります。自己負担分は、だいたいの目安ですが、70歳以下の人では、180万円(3割負担)、高額療養費制度では約14万円です。70歳以上の人は、所得によって異なりますが、4万4千円くらいです。
実際の医療費は患者さんの状態によってかなり異なりますので、くわしいことは担当医師におたずねください。
TAVIに関する研究
京都大学関連病院を中心にK-TAVIレジストリーを構築し定期的に研究結果を報告しています。TAVIは始まったばかりの治療でありまだわからないことも多く多くの知見を蓄積するために積極的に症例報告も行っております。
TAVIに関する研究報告 (当院自験例及びK-TAVIレジストリーからの報告)
- Takeji Y., Taniguchi T., Morimoto T., et al. Transcatheter aortic valve implantation versus conservative management for severe aortic stenosis in real clinical practice. PLoS One 2019;14(9):e0222979. Doi: 10.1371/journal.pone.0222979.
- Yaku H., Saito N., Imai M., et al. Utility of a 3-Dimensional Printed Model to Simulate Transcatheter Aortic Valve Implantation in a Patient With an Intramural Hematoma and a Penetrating Atherosclerotic Ulcer in the Distal Aortic Arch. Circ Cardiovasc Interv 2018;11(12):e006925. Doi:10.1161/CIRCINTERVENTIONS.118.006925.
- Yoshida M, Saito N, Imai M, Tsujimura A, Sakamoto K, et al. A Case of Successful Reopening of Left Main Coronary Artery Occlusion After Transcatheter Aortic Valve Replacement. JACC Cardiovasc Interv. 2018;11:409-411.
- Takimoto S, Saito N, Minakata K, Shirai S, Isotani A, Arai Y, et al. Favorable Clinical Outcomes of Transcatheter Aortic Valve Implantation in Japanese Patients ― First Report From the Post-Approval K-TAVI Registry ―. Circ J 2016;81:103-9. doi:10.1253/circj.CJ-16-0546.
- Hagiwara K, Saito N, Yamazaki K, Kimura T. Aorto-right ventricular fistula following transcatheter aortic valve implantation using a 29 mm SAPIEN XT valve. BMJ Case Rep 2017;2017:bcr-2017-219247. doi:10.1136/bcr-2017-219247.
- Fujita T, Saito N, Minakata K, Imai M, Yamazaki K, Kimura T. Transfemoral transcatheter aortic valve implantation in the presence of a mechanical mitral valve prosthesis using a dedicated TAVI guidewire: utility of a patient-specific three-dimensional heart model. Cardiovasc Interv Ther 2016. doi:10.1007/s12928-016-0426-9.
- Tsujimura A, Saito N, Minakata K, Kimura T. Distal coronary embolisation during transcatheter aortic valve implantation. BMJ Case Rep 2016;2016:bcr2016216620. doi:10.1136/bcr-2016-216620.
- Takimoto S, Minakata K, Yamazaki K, Hirao S, Watanabe K, Saito N, et al. Successful surgical aortic valve replacement for prosthetic valve infective endocarditis following transcatheter aortic valve implantation. J Cardiol Cases 2015;12:20-2. doi:10.1016/j.jccase.2015.03.012.
- Taniguchi T, Saito N, Minakata K, Imai M, Watanabe H, Toyota T, et al. Intravascular Ultrasound Observation of an Obstruction of the Left Main Coronary Artery Caused by Displaced Leaflet Calcification and Hematoma After Transcatheter Aortic Valve Implantation. Circulation 2015;131:e345-6. doi:10.1161/CIRCULATIONAHA.114.014690.
- Yanagisawa H, Saito N, Imai M, Minakata K, Fujita T, Watanabe S, et al. Successful balloon aortic valvuloplasty as a bridge therapy to transcatheter aortic valve implantation during the proctoring period. J Cardiol Cases 2015;12:113-6. doi:10.1016/j.jccase.2015.05.006.
- Toyota T, Saito N, Minakata K, Imai M, Uehara K, Nishio H, et al. Successful Management of Guidewire Kinking in a Patient With Subaortic Septal Bulging Using the Pull-Through Technique During Transapical Transcatheter Aortic Valve Implantation. Circ J 2015;80:258-60. doi:10.1253/circj.CJ-15-0832.
独自の試みとして治療戦略立案に難渋症例では術前のCTデータをもとに3Dプリンターを用いて臓器モデルを作成し術前シミュレーションを行い治療方針の検討もしております(倫理委員会承認済み)。
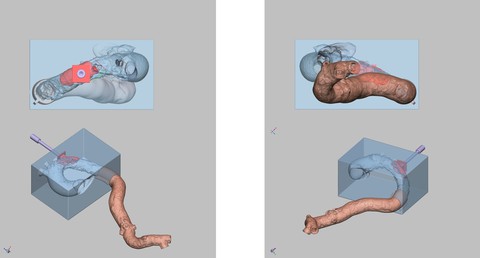
Yaku H, Saito N, Imai M, Sakamoto K, Toyota T, Watanabe H, Taniguchi T, Shiomi H, Imada K, Seo H, Yamazaki K, Kimura T. Utility of a 3-Dimensional Printed Model to Simulate Transcatheter Aortic Valve Implantation in a Patient With an Intramural Hematoma and a Penetrating Atherosclerotic Ulcer in the Distal Aortic Arch. Circ Cardiovasc Interv [Internet]. 2018;11:e006925.
お問い合わせ
心臓血管外科、循環器内科どちらを受診して頂いても同じようにハートチームとして評価、診察をさせて頂きます。お困りの際はお気軽にご連絡ください。
- 循環器内科窓口 渡邉 真
- Email: wshin@kuhp.kyoto-u.ac.jp
- 金曜日外来 TEL: 075-751-3198 (医局)
- 心臓血管外科窓口 山崎和裕
- Email: yamakazu@kuhp.kyoto-u.ac.jp
- 水曜日外来 TEL: 075-751-3784 (医局)
| SHD志向の若手医師向け |
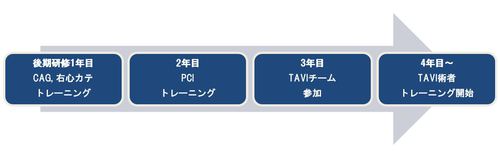
TAVIトレーニングコースの開設
2013年10月に本邦に経皮的大動脈弁置換術(TAVI)が導入され約5年が経過しています。当院においても約160例以上の治療を行い開心術への切り替え、致死的合併症発生率は1%を下回り良好な成績を維持しています。本治療はハートチームでの術前の検討、治療戦略の立案が重要であり実際の治療の際の術者依存性は低いと考えています。循環器内科若手医師の多くがストラクチャーインターベンションを志すも、国内ではなかなか実際の治療の術者になれるチャンスは少ないのが現状です。本プログラムはTAVI治療の属人性を減らしハートチーム全体のレベルアップおよびオーガナイズされた若手医師の教育プログラムを確立することを目的としております。循環器内科に限らず要件を満たせばTFアプローチにおいても心臓外科医も主術者としてTAVI治療に参加可能です。現在までに当院では循環器内科医8名、心臓外科医6名が実施医の資格を取得しています。
TAVI術者になるために必要とされること (心臓外科医の場合1,2は不要)
- 冠動脈造影、右心カテーテル検査を単独で施行できる
- PCIを単独で、あるいは指導医の指導下で術者として施行できる
- IABP/PCPSの挿入が単独、あるいは指導医の指導下で施行できる
- 心エコーでの簡便な大動脈弁狭窄症評価が単独で可能である
- 大動脈弁狭窄症の病態について理解し心不全の周術期管理ができる
- 術前CTの計測を単独で行い治療戦略を立案できる (術者トレーニング開始10症例前から術前CTでの計測を行う)
- メーカーの定めた所定のトレーニングを終了している
上記条件を満たしTAVIハートチーム所属後1年以上経過していればTAVI術者としてのトレーニングを開始することが可能です。
*TAVIハートチーム参加後は術前カンファレンス、手技等は原則として参加することが要求されます。
術者の希望者がチーム所属の年月の早い順にトレーニングに参加しますが目安としては後期研修医終了後3年目程度でのトレーニング開始を考えています。
またTAVI施行医として独立後は症例を担当し指導医の資格取得を目標とします。